
こんにちは!
薬剤師うさぎです!
唐突ですが、よく抗ヒスタミン薬の副作用として眠気が挙げられますよね。
その程度の指標として用いられるものに脳内ヒスタミンH1受容体の占有率というものがあります。
- 抗ヒスタミン薬ではなんで眠気が起こりやすいの?
- 脳内H1受容体占有率とはなんぞや?
- どの抗ヒスタミン薬で眠気が起きやすいの?
今回はこのような疑問をお持ちの方のために、文献(PMID: 30626077)を基に抗ヒスタミン薬による眠気と脳内H1受容体占有率の関係についてまとめてみました。
参考 Antihistamines for Allergic Rhinitis Treatment From the Viewpoint of Nonsedative PropertiesPubMedもくじ
抗ヒスタミン薬による眠気と脳内H1受容体占有率の関係とは?

新しく抗ヒスタミン薬が処方になった患者さんから「これって眠気は起きやすいの?」って聞かれて、第二世代だったので起きにくいって答えたけど本当に合っていただろうか……

そんなときは脳内H1受容体占有率を確かめれば良いぞよ

のうないえっちわんじゅようたいせんゆうりつ?
なんですかそれ?

それはだね……summary論文があったので一緒に読んでみよう
非鎮静性という観点から抗ヒスタミン薬を見る
Int J Mol Sci. 2019 Jan 8;20(1):213
Antihistamines for Allergic Rhinitis Treatment From the Viewpoint of Nonsedative Properties
Hideyuki Kawauchi, Kazuhiko Yanai, De-Yun Wang, Koju Itahashi, Kimihiro Okubo
- PMID: 30626077
- PMCID: PMC6337346
- DOI: 10.3390/ijms20010213
ヒスタミンH1受容体をターゲットとする抗ヒスタミン薬はアレルギー性鼻炎患者のQOLを維持し向上させるために極めて重要な役割を担っている。
より効果的で安全な第二世代抗ヒスタミン薬の使用のために、様々なガイドラインでも推奨されているが、詳細な特徴に基づく分類が求められている。
第一選択としての抗ヒスタミン薬は中枢神経の抑制、鎮静作用を持たないことが求められる。
鎮静性の特性(眠気やインペアード・パフォーマンス)は中枢のヒスタミン神経の阻害と関連している。
脳内H1受容体占有率は臨床での知見と関連することが示されている有用な指標である。
抗ヒスタミン薬は脳内H1受容体占有率の割合に応じて非鎮静性(<20%)、軽度鎮静性(20-50%)、鎮静性(≧50%)の3つに分けられる。
非鎮静性グループの中でも、フェキソフェナジンとビラスチンはH1受容体占有率を基に「非脳内浸透性抗ヒスタミン薬(non-brain-penetrating antihistamines)」に分類される。
これら2つの薬剤は多くの共通した化学的な特性を持つ。
しかし、ビラスチンはより多くのH1受容体に対する潜在的な結合能を持ち、その作用はより長く続く傾向にある。
対照試験において、ビラスチンは常用量の2倍投与した際でも精神運動能力や運動パフォーマンスに影響を及ぼさなかったことが示されている。
アレルギー性鼻炎における抗ヒスタミン薬の選択においては、様々な状況を考慮すべきである。
このレビューでは非脳内浸透性抗ヒスタミン薬を中等度のアレルギー性鼻炎に対する第一選択とするべきということについて総括する。
- アレルギー性鼻炎の推定患者数は全世界で5億人、アジアで1億5千万人
- 日本では罹患者数の割合は1998年29.8%→2008年39.4%に増加している
- 第一世代抗ヒスタミン薬は中枢神経抑制/鎮静作用を有する
- 低特異性と抗コリン作用による副作用(口渇、尿閉、頻脈など)が問題となっていた
- これらの問題点を克服するために第二世代抗ヒスタミン薬が1980年あたりから上市され始めた
- ガイドラインではアレルギー性鼻炎の治療には第二世代抗ヒスタミン薬が推奨されているが、「抗ヒスタミン薬」カテゴリには膨大な数の薬剤があるためそれぞれの薬剤の薬理学的特性を理解することが臨床における効果的で安全な抗ヒスタミン薬の使用には必要不可欠である

アレルギー性鼻炎の患者数、めっちゃ多いですね
ちなみに僕も花粉症で毎年鼻水ずるずるです

小生も鼻水ずるずるである

それぞれの薬剤の薬理学的特性を理解することが臨床における効果的で安全な抗ヒスタミン薬の使用には必要不可欠……!
勉強の意欲が湧いてきました!

良いぞよ良いぞよ
本文も読んでいこう
H1受容体占有率に基づく鎮静性分類とは?
- ≥50%
- 鎮静性
- 20–50%
- 軽度鎮静性
- <20%
- 非鎮静性
- フェキソフェナジンとビラスチン
- 非脳内浸透性

抗ヒスタミン薬は脳内H1受容体占有率の割合に応じて非鎮静性(<20%)、軽度鎮静性(20-50%)、鎮静性(≧50%)の3つに分けられると書かれているよ

なるほど! そんな分類があるんですね
鎮静性が高いほど眠くなりやすいということですね
- 抗ヒスタミン薬が鎮静作用を発揮するためには、抗ヒスタミン薬が脳内に浸透し、H1受容体と結合する必要がある。
- 鎮静性の指標として脳内H1受容体占有率(H1RO)が研究されている。
- 測定にはポジトロン断層撮影法(PET)が用いられる。

脳内H1受容体占有率の測定にはPETが用いられているよ
文献には様々な抗ヒスタミン薬の脳内H1受容体占有率がまとめられているね

文献に載っていた図を日本語化してみました!
薬剤毎のH1受容体占有率(図)


非鎮静群には、ビラスチン(20mg)、フェキソフェナジン(60~120mg)、レボセチリジン(5mg)、エピナスチン(20mg)、エバスチン(10mg)、ロラタジン(10mg)、セチリジン(10mg)、オロパタジン(5mg)、ベポタスチン(10mg)が含まれているね

非鎮静群の中でも結構違いがあるんですね
フェキソフェナジンとビラスチンはむしろマイナスになってます

抗ヒスタミン薬の非鎮静性の指標としてのH1ROの重要性は、欧州アレルギー臨床免疫学会が主催する専門家会議である「新世代抗ヒスタミン薬のコンセンサスグループ(CONGA)」でも認められているとのこと

CONGA! 響きが良いですね。
それエビデンスあるのって聞かれたら「え、CONGAでも推奨されてますよ?」ってドヤ顔したいですね

コンガ……

┗(^0^)┓)))(((( ┏(^0^)┛┗(^0^) ┓))))((((┏(^0^)┛

どうしたんですか?

い、い、いや、何でもないよ
化学構造と脳内透過性のカンケイ

非鎮静群に属する抗ヒスタミン薬の化学構造は親水性官能基、すなわちカルボキシル基(-COOH)またはアミノ基(-NH2)を有していることを特徴としており、これにより血液脳関門(BBB)への浸透が抑制されると考えられているよう
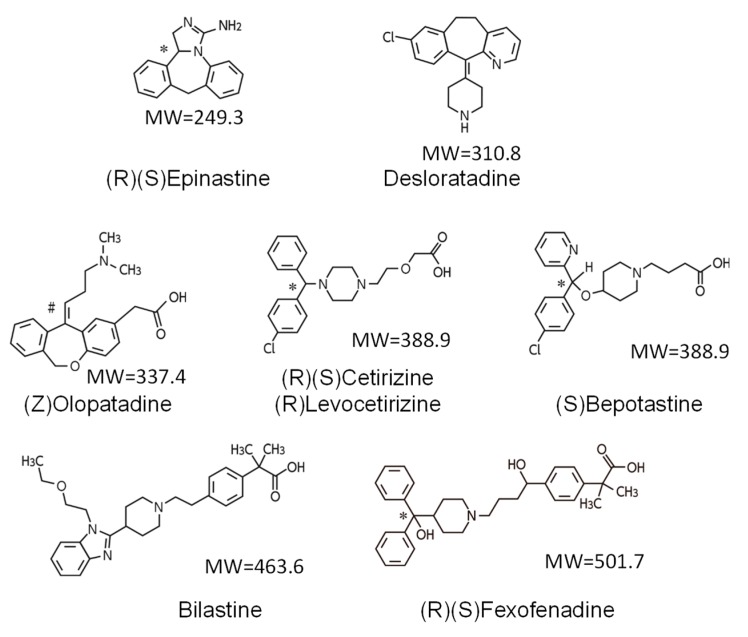

むむむ、ここで構造が出てくるんですね(有機ニガテ)
確かにカルボキシル基とアミノ基がついてますね
脳内では血漿中よりも半減期が長くなる?

まあでも第二世代抗ヒスタミン薬の半減期って確かすごい長いというわけでもなかったと思うので移行してもちょっとしたら効果なくなるんじゃないですか?

そうでもないみたいだよ
- 脳内のH1抗ヒスタミン薬の半減期は血漿中の半減期よりも長くなることがある。
- 鎮静性抗ヒスタミン薬であるジフェンヒドラミン(50mg)およびケトチフェン(1mg)の投与3~23時間後のH1ROを測定したところ、半減期はそれぞれ約30時間および45時間であることが示唆された。これらの薬剤の血漿中の半減期は6~8時間であったため、脳内の半減期は血漿中の半減期の約5倍であり、組織内の半減期と血中の半減期は異なる可能性があることが示された。

ななななんと

5倍とな

なんと恐ろしからずや
点眼薬とか点鼻薬でも脳内へ移行するの?

そういえば図に点眼薬も載っていましたが、抗ヒスタミン薬の点眼薬とか点鼻薬でも脳内に移行ってするんですね

するようだね
点眼薬の投与でも脳内H1受容体の占有が確認されており、点鼻薬でも脳内への浸透が起こりうる。
it should be well recognized that occupancy of brain H1 receptors through eye drop administration has been confirmed and that brain penetration can also occur through nasal spray.
| ビラスチン | フェキソフェナジン | セチリジン | レボセチリジン | ロラタジン | デスロラタジン | エバスチン | |
| H1選択性 | +++ | + | + | ++ | + | ++ | ++ |
| H2/3への親和性 | ± | ± | ± | ± | ± | ± | + |
| 代謝 | なし | ± | ± | ++ | +++ | +++ | +++ |
| tmax(h) | 1.3 | 1-3 | 1.0 | 0.9 | 1.0-1.5 | 3.0 | 2.6-4.0 |
| t1/2(h) | 14.5 | 11-15 | 10.0 | 7.9 | 8.4 | 27.0 | 15-19 |
| アレルギー性鼻炎結膜炎への適応 | あり | なし | 少し | なし | なし | なし | なし |
| アレルギー性鼻炎への適応 | あり | あり | あり | あり | あり | あり | あり |
| 蕁麻疹への適応 | あり | あり | あり | あり | あり | あり | あり |
| 小児 | なし(臨床試験中) | >3歳 | 6-12歳 | >2歳 | >2歳 | >1歳 | >2歳 |
| 腎不全での用量調節 | 不要 | 不要 | 中等度以上で必要 | 中等度以上で必要 | 必要 | 言及なし | 注意 |
| 肝不全での用量調節 | 不要 | 不要 | 必要(腎不全に付随すれば) | 必要(腎不全に付随すれば) | 必要(重症例) | 言及なし | 注意(軽度〜中等度) |
| 高齢者での用量調節 | 不要 | 不要 | 不要(腎機能OKなら) | 必要(腎機能に応じて) | 不要 | 言及なし | 不要 |
| 食事の影響 | あり(空腹時服用) | 言及なし | なし | なし | なし | なし | なし |
| 妊婦授乳婦への使用 | 注意(非常に限られたデータしかない) | × | 注意 | 注意 | × | × | × |
| 薬物相互作用 | なし | あり(制酸剤) | なし | 不明 | CYP3A4とCYP2D6の阻害薬 | なし | 注意 |
| アルコールとの相互作用 | なし | 言及なし | 注意 | 注意 | なし | なし | なし |
| 自動車運転 | 可(眠気に注意) | 可(鎮静まれ) | 可(事前に眠気確認) | 注意 | 可(眠気に注意) | 可(眠気に注意) | 可(眠気に注意) |
| 禁忌 | なし | なし | 重度の腎不全 | 重度の腎不全 | なし | なし | 重度の肝不全 |
| ARIA推奨点数 | 10 | 9.5 | 6 | 6.5 | 6.5 | 6.5 | 6.5 |
- アミノ基を持つロラタジン、デスロラタジンは抗コリン作用を有し、カルボキシ基を持つビラスチン、フェキソフェナジン、セチリジン、レボセチリジン、エバスチンはH1受容体拮抗作用に対して高い特異性を示す。
- これら第二世代抗ヒスタミン薬はどれも最高血漿中濃度(Tmax)までの時間が短く(約3時間以内)、半減期(t½)が長い傾向にある(レボセチリジン、ロラタジンを除く)。
- アレルギー性鼻炎と喘息への影響(ARIA)ガイドラインに記載されている経口H1抗ヒスタミン薬の要件を最も満たしている抗ヒスタミン薬は、ビラスチンとフェキソフェナジン。
- フェキソフェナジンの吸収に関与する有機陰イオン輸送ペプチドはグレープフルーツ果汁によって阻害されるため、グレープフルーツとの併用は避ける。
- ビラスチンの吸収は、グレープフルーツジュースの同時投与により同様に低下した。

同じ第二世代でも色々特徴が違うんですね
それぞれの薬剤の薬理学的特性を理解することが臨床における効果的で安全な抗ヒスタミン薬の使用には必要不可欠って書いてたので頑張って理解します
- 睡眠導入剤としての鎮静性抗ヒスタミン剤を睡眠前に摂取することは、睡眠の質を悪化させる可能性が高く、また翌日まで効果が持続する可能性があるため避けるべきである
- 第二世代抗ヒスタミン薬のアレルギー性鼻炎に対する有効性はほぼ同等であるが、非鎮静性を考慮して使用する薬剤を選択することが重要である
- フェキソフェナジン、ビラスチン、デスロラタジン、ロラタジンは、国土交通省が作成した「航空機乗務員の使用する医薬品の取り扱いに関する指針」で推奨されている
- ロラタジンについては、H1RO及び認知機能に関する試験で軽度の鎮静作用が報告されている
- H1受容体の量は男性よりも女性の方が多く、年齢が上がるにつれて減少する
- ARIAガイドラインでは、経口H1抗ヒスタミン薬の有効性の要件として、鼻づまり等に対する有効性が挙げられている。これらの薬剤は抗炎症作用を併用していると考えられている

ふむふむ

ほうほう
- アレルギー性鼻炎に対する抗ヒスタミン薬の選択は、中枢神経抑制・鎮静作用や抗コリン作用を有していないことが安全性の観点から特に重要である。
- 第二世代抗ヒスタミン薬の中でも鎮静作用と抗コリン作用に差が認められた。
- 鎮静性の指標である脳内H1受容体占有率から、非鎮静性群に属するフェキソフェナジン、ビラスチンは「非脳内透過性抗ヒスタミン薬」と分類できる。
- アレルギー性鼻炎に対する代表的な非鎮静性抗ヒスタミン薬には、有効性に大きな差は認められなかった。
- 抗ヒスタミン薬の中枢神経系に対する安全性は、眠気などの主観的な指標だけでなく、客観的なパフォーマンスのテスト結果からも評価する必要がある。
- 非脳内透過性抗ヒスタミン薬は通常の2倍量を投与しても鎮静作用を示さないことが確認されており、アレルギー性鼻炎に対する第一選択の抗ヒスタミン薬として考慮されうる。

やはりそれぞれの薬剤の薬理学的特性を理解することが臨床における効果的で安全な抗ヒスタミン薬の使用には必要不可欠ということですね……!

こんなことが書かれていたよ
抗ヒスタミン薬を処方する際には、併用薬の確認を行い、できるだけ薬物相互作用の少ない非鎮静性抗ヒスタミン薬を選択し、薬剤のリスクとベネフィットを患者に説明することが必要である。
When prescribing H1 antihistamines, physicians should confirm concomitantly used drugs if any, select non-sedating antihistamines with as few drug–drug interactions as possible, and explain the benefits and risks of the selected drug to the patients.

ふむふむ!
抗ヒスタミン薬の処方が出たときには僕もリスクとベネフィットをきちんと説明できるように精進したいと思います!




